- نویسنده : مدیر
- بازدید : 8595 مشاهده
- دسته بندی : سلامت و پزشکی , سلامت نیوز ,
جامع ترین اطلاعات تکیملی -درمان لخته خونی در مغز

شیوه جدید درمان انسداد رگهای مغزی که توسط محققان دانشگاه کالیفرنیا لس آنجلس ارائه شده است، به صورت همزمان می تواند چرخه گردش خون را احیا کرده و لخته های خونی را از بین ببرد آزمایش این ابزار در دوره...
شیوه جدید درمان انسداد رگهای مغزی که توسط محققان دانشگاه کالیفرنیا لس آنجلس ارائه شده است، به صورت همزمان می تواند چرخه گردش خون را احیا کرده و لخته های خونی را از بین ببرد....
آزمایش این ابزار در دوره های بالینی بسیار امیدوار کننده بوده است، محققان در آزمایشی با مقایسه این ابزار و ابزار دیگری که سازمان دارو و غذای آمریکا آن را به تایید رسانده دریافتند ابداع جدید با نام Covidien Solitaire در مقایسه با ابزاری که پیش از این به تایید FDA رسیده بود در درمان مبتلایان به سکته مغزی از 60 درصد کارایی بیشتر برخوردار است.
برای استفاده از این ابزار جدید چهار مرحله جراحی نیاز خواهد بود:
1- ایجاد حفره ای بر روی لخته خون با استفاده از یک میکروسوند
2- راندن ابزار Solitaire به درون میکروسوند تا جایی که ابزار بتواند خود را به انتهای لخته خونی برساند
3- عقب کشیدن سوند تا ابزار Solitaire منبسط شده و لخته را به دام بیاندازد
4- کشیدن دوباره ابزار به درون میکروسوند و استفاده از ابزار مکش برای خارج کردن لخته از رگ
شیوه های پیشین از بین بردن لخته های خونی که به تایید FDA رسیده بودند از کارایی زیادی برای خارج کردن لخته های خونی برخوردار نبوده و احتمال از دست دادن لخته با استفاده از این تکنیکها زیاد بود.
محققان در پروژه ای برای آزمایش کارایی این ابزار جدید و مقایسه آن با ابزارهای دیگر بر روی 144 بیمار آزمایش کرده و دو تکنیک جدید و قدیمی را برای درمان آنها به کار بردند.
نتایج این بررسی ها نشان داد که بازگشت جریان خونی به درون عروق توسط Solitaire در حدود 83 درصد است در حالی که ابزار قدیمی تر از 48 درصد تاثیرگذاری برخوردار بود. همچنین میزان درمان بدون خونریزی درون جمجمه ای در شیوه جدید 60 درصد و میزان مرگ و میر سه ماه پس از درمان تنها 17 درصد بود.
بر اساس گزارش گیزمگ، همچنین توان مغزی 58.2 درصد از بیماران در شیوه جدید طی 90 روز به حالت عادی بازگشت. این ابزار اکنون دوره سوم آزمایش بالینی خود را پشت سر می گذارد.
منبع : Mehrnews.com
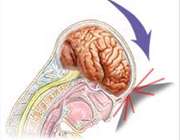
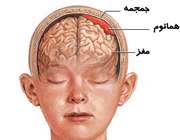
تجمع خون بین مغز و جمجمه
هماتوم مغزی
تجمع خون در خارج از مغز را هماتوم مغزی می گویند. هماتوم مغزی معمولا در اثر آسیب شدید سر به وجود می آید. خونریزی و افزایش فشار مغزی در اثر هماتوم، کشنده است.
برخی از هماتوم های مغزی متوقف شده و خودبخود برطرف می شوند، ولی برخی دیگر نیاز به عمل جراحی دارند.
هماتوم مغزی چیست؟
در هماتوم مغزی، خونریزی در زیر استخوان جمجمه و بیرون مغز رخ می دهد و خون بین لایه های بافت اطراف مغز جمع می شود.
فشار وارده روی مغز (ناشی از خونریزی) باعث بروز علائم هماتوم مغزی می شود.
اگر فشار داخل جمجمه (کاسه سر) خیلی بالا برود، هماتوم مغزی منجر به بیهوشی و مرگ می گردد.
علل هماتوم مغزی
هماتوم مغزی معمولا در اثر آسیب سر رخ می دهد، مثل افتادن از بلندی، تصادفات رانندگی و یا دعوا و کتک کاری.
ضربه ناگهانی به سر، باعث پارگی رگ های خونی سطح مغز می شود، در نتیجه هماتوم مغزی ایجاد می شود.
کسانی که دچار بیماری های خونریزی کننده هستند (مثل هموفیلی) و کسانی که داروهای رقیق کننده خون (مثل وارفارین) را مصرف می کنند، بیشتر در معرض ابتلا به هماتوم مغزی هستند.
آسیب نسبتا جزئی سر باعث بروز هماتوم مغزی در افراد دارای زمینه خونریزی می شود.
در هماتوم مغزی مزمن، سیاهرگ های کوچک واقع در سطح خارجی مغز پاره می شوند و باعث خونریزی در فضای بین جمجمه و مغز می شوند. علائم ممکن است تا چند روز و یا چند هفته ظاهر نشوند.
افراد پیر و سالخورده بیشتر در معرض ابتلا به هماتوم مغزی مزمن هستند، زیرا چروک خوردن و جمع شدن مغز در این سن باعث می شود سیاهرگ های کوچک سطح مغز بیشتر کشیده شده و بیشتر پاره شوند.
همچنین هماتوم مغزی به ندرت در اثر مشکلات ناشی از آسیب نخاع ایجاد می شود.
علائم هماتوم مغزی
علائم هماتوم مغزی بیشتر به میزان خونریزی بستگی دارند:
1- وقتی آسیب سر همراه با خونریزی شدید و ناگهانی باشد و هماتوم مغزی ایجاد شود، فرد دچار بیهوشی می شود و فورا به حالت کما می رود.
2- بعد از آسیب سر، فرد ممکن است تا چند روز سالم و طبیعی به نظر برسد، اما کم کم گیج می شود و چند روز بعد بیهوش می شود. در این حالت خونریزی آرام تر و کندتر رخ می دهد و در نتیجه هماتوم مغزی، آرام تر بزرگ می شود.
3- اگر هماتوم مغزی خیلی کند و آهسته تشکیل شود، ممکن است تا بیش از دو هفته بعد از شروع خونریزی، علامت قابل توجهی بروز نکند.
علائم هماتوم مغزی عبارتند از:
- سردرد
- گیجی
- تغییر رفتار
- سرگیجه
- خواب مرگی یا خواب آلودگی شدید
- ضعف و سستی
- بی حسی
- تشنج
علائم هماتوم مغزی در افراد مختلف خیلی فرق می کند.
علاوه بر اندازه هماتوم مغزی، سن فرد و ابتلای او به سایر بیماری ها، در بروز علائم هماتوم مغزی موثرند.
تشخیص هماتوم مغزی
افرادی که دچار آسیب جمجمه و ضربه به سر می شوند، بعد از مراجعه به پزشک، معمولا سی تی اسکن و ام آر آی از سر آنها گرفته می شود. این نوع آزمایشات تشخیصی، تصاویری از داخل جمجمه می گیرند و هر نوع هماتوم مغزی را نشان می دهند.
ام آر آی بهتر از سی تی اسکن هماتوم مغزی را مشخص می کند، ولی سی تی اسکن سریع تر جواب می دهد و قابل دسترس تر است.
به ندرت از روش آنژیوگرافی برای تشخیص هماتوم مغزی استفاده می شود. در روش آنژیوگرافی، کاتتر به داخل سرخرگ فرستاده می شود و ماده مخصوص تزریق می شود و اشعه ایکس، جریان خون را در داخل سرخرگ ها و سیاهرگ ها نشان می دهد.
درمان هماتوم مغزی
نوع درمان هماتوم مغزی بستگی به شدت آن دارد. درمان از مراقبت دقیق تا جراحی پیشرفته متغیر است.
در هماتوم مغزی کوچک با علائم خفیف، پزشکان روش درمانی خاصی را به غیر از معاینه فرد توصیه نمی کنند.
آزمایشات تصویربرداری مکرر از ناحیه سر برای اثبات بهبودی هماتوم مغزی انجام می شود.
هماتوم های مغزی شدید یا خطرناک، نیاز به عمل جراحی دارند تا فشار روی مغز کم شود.
روش های مختلف جراحی هماتوم مغزی عبارتند از:
1- سوراخ کردن جمجمه (کاسه سر): در بالای قسمت دچار هماتوم، سوراخی در جمجمه ایجاد می شود و خون جمع شده در آنجا، از طریق این سوراخ بیرون کشیده می شود.
2- کرانیوتومی: بخش بزرگ تری از جمجمه برداشته می شود تا دسترسی به هماتوم بهتر شود و فشار مغزی کاهش یابد. مدت کوتاهی بعد از این کار، آن قسمت جمجمه سر جایش قرار می گیرد.
3- کرانیکتومی: یک قسمت از جمجمه، برای مدت زمان طولانی تری برداشته می شود تا مغز آسیب دیده بدون تخریب دائمی منبسط (باز) شود. این روش اغلب برای درمان هماتوم مغزی استفاده نمی شود.
افرادی که دچار هماتوم مغزی شدید می شوند، اغلب به شدت بیمار هستند و نیاز به دستگاه تنفس مصنوعی و سایر وسایل کمکی دارند.
آیلار آرزوگران
بخش سلامت تبیان
برداشتن لخته های خونی با فناوری جدید

عمده ترین عامل بروز سکته های مغزی و قلبی گرفتگی رگ ها توسط لخته های خونی است.
عمده ترین عامل بروز سکته های مغزی و قلبی گرفتگی رگ ها توسط لخته های خونی است. در واقع با رسوب لخته های خونی دررگ ها و مسدود شدن رگ ها از رسیدن خون به اندام های حیاتی مانند قلب و مغز جلوگیری شده و منجر به سکته می شود. لذا اگر پیش از بروز سکته از وجود لخته های خونی آگاه شویم و آنها را برداریم می توانیم تا حد زیادی از بروز سکته ها پیشگیری کنیم. البته بعد از سکته نیز باید برای پیشگیری از سکته های بعدی حتما لخته های خونی منجر به سکته برداشته شوند.
با تحقیقات انجام شده محققان موفق به ساخت دستگاه جدیدی شدند که می تواند با کارایی بالایی لخته های خونی را برداشته و به جریان دوباره خون در رگ ها کمک کند. این دستگاه جدید که SOLITAIRE نام دارد یک دستگاه ترمیمی جریان خونی است که به صورت خودانبساطی طراحی شده و قادر است به صورت مکانیکی و خودکار لخته های خونی را در رگ های گرفته و مسدود شده برداشته و سبب جریان دوباره خون دررگ ها شود. این دستگاه با استفاده از یک لوله نازک لخته خونی را به دام انداخته و سپس لخته را برمی دارد و دوباره خون دررگ به جریان می افتد. اما دستگاه جدید که MERCI نام دارد به کمک یک وسیله پیچ گوشتی شکل نازک که با یک سیم هدایت می شود، لخته را برداشته و جریان خون را روان می سازد.
این مطالعات که به مدت ۲ سال طول کشید، روی نمونه ای متشکل از ۱۱۳ بیمار که دچار سکته شده بودند، انجام گرفت. این افراد به صورت تصادفی از ۱۸ بیمارستان انتخاب شدند. این افراد درمدت ۸ ساعت پس از سکته به کمک این دستگاه مورد معالجه قرار گرفتند و رگ های مسدود شده آنها با این دستگاه باز و لخته های خونی آنها برداشته شد. محققان پس از انجام این عمل، این بیماران را به مدت یک سال مورد نظارت دقیق قرار دادند و مشاهده کردند در بیش از ۶۱ درصد از آنها که به طور آزمایشی رگ های گرفته شان با دستگاه جدید باز شده بود، هیچ گونه علائمی ازخونریزی دیده نشد و بیماران با درصد اطمینان بالایی معالجه و درمان شدند. این درحالی است که نتایج نشان می دهد با به کارگیری دستگاه قدیمی دراین بیماران تنها ۲۴درصد از آنها درمان شدند که درمقایسه با کارایی ۶۱ درصدی دستگاه جدید این اختلاف کارایی رقمی قابل ملاحظه است. همچنین مشاهده شد که به کارگیری دستگاه جدید سبب بهبود سریع تر و بهتر بیماران، ۳ ماه بعد از بروز سکته می شود؛ چرا که با استفاده از دستگاه جدید، نرخ تلفات و میزان مرگ و میر افراد ۲ / ۱۷ درصد دربرابر ۲ / ۳۸ درصد دستگاه قدیمی است.
از شایع ترین سکته ها، سکته مغزی است که درمیان همه گروه های سنی بویژه سالمندان بسیار شایع است و براساس آمارهای موجود بیش از ۸۷ درصد از سکته ها را شامل می شود که رقم قابل ملاحظه ای است. سکته مغزی اگر سبب مرگ فرد نشود، آسیب ها و عواقب ناگواری همچون فلج شدن اندام ها را درپی دارد که گاهی این فلج شدن قابل درمان و بازگشت نخواهد بود. همان طور که گفته شد، سکته به دلیل مسدود شدن رگ های خونی اتفاق می افتد؛ چرا که خون به صورت لخته در دیواره رگ ها رسوب کرده و کم کم دیواره رگ ها را می بندد و با بسته شدن رگ ها جریان خون به مغز دچار اختلال شده و درنهایت با عدم خونرسانی بموقع به مغز سکته مغزی رخ می دهد. پس از بروز سکته باید لخته های خونی از رگ ها برداشته شود تا دوباره جریان خون به مغز شکل گیرد که معمولا این کار باید پس ار سکته انجام گیرد. یکی از راه های از بین بردن لخته های خونی که اغلب استفاده می شود، دارو درمانی است؛ دراین روش که FAD نام دارد از داروهای حل کننده لخته ها استفاده می شود. این دارو به رگ های مسدود تزریق شده و به آرامی لخته های خون را حل کرده و رگ مسدود شده را باز می کند. از آنجا که برداشتن لخته ها به طور متوسط ۵ / ۴ ساعت پس از بروز سکته و آغاز بروز علائم باید انجام گیرد و داروها به کندی لخته ها را برمی دارند گاهی اوقات دارو درمانی عملا غیر موثر است؛ چرا که در افراد سالمند باید این کار سریع تر انجام شود، زیرا باید برخی لخته ها را بلافاصله برداشت تا از بروز عواقب بعدی جلوگیری شود. این کار نیاز به استفاده از دستگاه های مکانیکی دارد، لذا به کارگیری دستگاه جدید می تواند دراین موارد بسیار موثر باشد.
با آن که کارایی دستگاه جدید هنوز در آمریکا تایید نشده، اما دراروپا مورد تأیید قرار گرفته است. براساس گزارش های رسیده مشخص شد اولا ۲ درصد از بیمارانی که با به کارگیری این دستگاه جدید مورد معالجه قرار گرفته اند دچار خونریزی مغزی شدند در حالی که با دستگاه قدیمی ۱۱درصد از بیماران دچار خونریزی می شدند. البته مشخص شد میزان بازگشت درهردو روش یکسان بوده است.از طرفی مشخص شد ۵۸درصد از بیماران که با دستگاه جدید درمان شدند پس از ۹۰ روز از درمان با این روش عملکرد ذهنی و مغزی بهتری داشتند. این درحالی است که با روش قدیمی عملکرد بهتر ذهنی و مغزی تنها در۳۳ درصد از بیماران دیده شد. همچنین مشخص شد که دستگاه SOLITAIRE وقتی برای اولین بار در بیماران به کار گرفته می شود، بیشتر رگ های خونی را با کارایی بالایی باز می کند که نسبت به دستگاه قدیمی و دارو درمانی بسیار موثرتر است. دراین مطالعات متوسط سنی بیماران ۶۷ سال بود که ۶۸ درصد از آنها مرد بودند. ۴۰ درصد ازاین بیماران که ابتدا با روش قدیمی مورد درمان قرار گرفته و درمان نشده و بهبود نیافته بودند با کمک دستگاه جدید معالجه شدند. همچنین از دستگاه جدید می توان ۴ ساعت پس از بروز سکته استفاده کرد، درحالی که از دستگاه قدیمی ۳ / ۵ ساعت پس از سکته می توان استفاده کرد.
با توجه به نتایج مثبت این مطالعات و اثرات و کارایی دستگاه جدید، محققان درصددند تا با تولید انبوه این دستگاه، بتوانند آن را درطیف وسیعی برای درمان بیماران به کارگیرند؛ چراکه با توجه به اثرات بیشتر و کارایی بهتر این روش و این دستگاه، بهتر می توانند به بیماران کمک کرده و آنها را درمان کنند.
مترجم: آزاده سید میرزایی جهقی
منبع: science daily
آیا لخته های خونی میتوانند خطرناک باشند؟

بجز کلسترول که بـرای افـراد بــالای 40 سال خطری بالقوه بشمار میرود، قاتل دیگری بنام لخته های خونی در کمین افـراد مـیباشد. لخته های خونی کـه باعث انسداد رگهـای اصلی بدن می گردنـد، می تواند بسیار دردنـاک شده و در موارد منجر بـه مـرگ گـردنـد. در مـورد خـطـرات آنها آگاهی یافته و از خود محافظت نمایید.
ماهیت لخته های خونی بـطور عـادی وقتی قسمتی از بدن شما بریده می شـود، خـون بـرای بـستـن زخـم لـخته شـده و جهت جلوگیری از بروز عفونت پوسته ای ایجاد میگردد. با این حال، در برخی از موارد خون منعقد شده در درون رگـها تـشکیـل شـده و شـرایطـی بـه نـام "تـشـکیـل عمـقی لخته خـون در عـروق" (VDT) را پدید می آورد. نه تنها این لخته های خونی می توانند باعث محدودیت جریان خون در رگها شوند، بلکه ممکن است بـدرون وریدهای حیـاتی تر مانند قلب، شــش ها و مغز نیز رخنه نمایند. این حالت می تواند خطرناک بوده و درمواردی منجر به مرگ گردد.
محل های تشکیل لخته های خونی
متداولترین لخته های خونی در رگهای عمقی و معمولا در پاها ایجاد شده و نیز مـمـکن اسـت رگهای دستها و لگن خاصره را نیز مسدود نمایند. بندرت، و بخصوص در کودکانـی که دچـار امراض کم آبی هسـتــند، لخته های خونی میتوانند رگهای کلیه را نیز مسدود کنند.
علائم بیماری
یـک لخته خونی میتواند بطور جزئی و یا کلی باعث انسداد جریان خون در رگ شـود. در هر حـال در آن بخش التهاب ایجاد میگردد. علائمی مانند تورم، قرمزی، افزایش تدریجی درد، احساس درد شدید هنـگام خـم نـمودن موضـع، گـرفـتـگی عضلانی در پاها، گرمی پوست در نزدیکی لخته خون و رنگ پریدگی میتوانند نشانه این بیماری باشند.
گاهی اوقات لخته های خونی بدون علامت ظاهر می شـوند. در واقـع بـیـش از نیمی از افراد مبتلا به این بیماری دچار هیچ عوارضی نمی گردند.
عوامل بیماری
فاکتورهای زیادی از قبیـل عـدم فعالیت جسمانی و عوامل ژنتیکی در ایجاد عارضه لخته های خونی دخیل هستند. متداول ترین عوامل و فاکتورها عبارتند از:
عدم فعالیت جسمانی بلندمدت، مانند نشستن در هواپیما یا خوابیدن طولانی در تخت خواب بدلیل بیماری.
عمل های جراحی، مخصوصا در استخوان و قلب.
آسیبهای بدنی، مانند شکستگی پا و لگن
چاقی مفرط
حمله قلبی
سرطان
اختلالات ژنتیکی در رابطه با لختگی خون
صدمات رگهای خونی و ایجاد تغییرات غیر طبیعی در فشار خون
افرادی که در خطر ابتلا قرار دارند
همانگونه که علائم بیماری نشان میدهد، افرادی که دارای سبک زندگی بی تـحرک بوده و یا اکـثـرا در حال سفر هستند، بیشتر در معرض ابتلا به این بیماری قرار دارند. کسانی که بیش از حد چاق می باشند و یـا سابقه بیماری قلبی یـا سرطان دارنـد نـیـز احـتمال مبتلا شدنشان زیاد است.
صـرفه نظر از جنـسیت، تـقـریبا از هر 1000 نفر دو نفر به بیماری تشکیل لخته های حـاد خون در عروق دچار میشوند. با این حال احتمال ایجاد مجدد لـخته های خونی در مردان بیشتر از زنان است. یک مطالعه دانشگاهی نشان داد که 20 درصد از مردانـی که دارای لخته خونی بودند، در بخش دیگری از بدنشان نیز به این عارضه مبتلا شـدنـد. احـتـمـال ایجاد لخته های خونی مکرر در مردان سه برابر مقدار آن در زنان است.
روشهای تشخیص
چنانچه هر یـک از عـلائمی که قبلا گفته شد را در خود مشاهده نمودید، حتما به پزشک مراجعه کنید. برای تشخیص بیماری لخته های خونی میتوان هر یک از تسهای تصویری زیر را مورد استفاده قرار داد.
ونـوگرافی: این دقیقترین روش برای تشخیص لختگی حاد خود در عروق میـباشد، امـا زانهایی هم دارد که می توان به خطر افزایش لخته های خونی اشاره نمود. یک رنگیــنه به داخل رگ تـزریـق شده و با مشخص نمودن بخشهای مسدود شده تشخص را میسر میسازد.
مافوق صوت: مؤثرترین روش بعد از ونوگرافی است که در آن با ارسال اموج صـوتـی به بدن و تشکیل تصاویر بر طبق طول موج اصوات بیماری تشخص داده میشود.
اسکن MRI و CAT: تصویر برداری تشـدید مغناطیسی (MRI) - امواج رادیوئی که برای تصویر برداری از اندام استفاده میشود-و اسکن CAT- عکس برداری توسط اشعه ایکـس از بخشهای مختلف بدن - با اینکه کمتر مورد استفاده قرار می گیرند، می تـوانـند بـرای تشخیص این بیماری بکار گرفته شوند.
روشهای درمان
لخـته هـای خـونی از طـریق مـصـرف دارو از بین نمی روند امـا داروهـای ضـد انعقاد خون ( رقـیـق کنــنده های خونی ) می تـوانند از گسـترش و بزرگ شدن لخته ها و از بـوجـود آمدن آنها در بخشهای دیگر بدن جلوگیری بعمل آورند؛ بدن خودش آنها را از بین خـواهـد برد. یکی از عوارض جانبی این داروها این است که از زخـم مـقـدار بـیـشتری خون خارج و مدت زمان التیام آن طولانی تر خواهد شد.
ممکن است از بـین رفتن لخته های خونی چندین هفته بطول بکشد. عضو آسیب دیده باید بطرف بالا نگه داشته شده و بطور مداوم حرکت داده شود، و در صورت وجود درد، در مجاورت گرما قرار بگیرید. پزشک ممکن است برای تقلیل درد در ناحیه قوزک پا جورابهای مخصوص تجویز نماید.
اگر لخته خونی بزرگ و دنباله دار بـاشـد، پـزشک ممکن است یک نوع داروی قوی برطرف کنـنـده لـخته خونی توصیه نماید. این داروها ممکن است خطر خونریزی بـیـش از حـد را افزایش دهند و به همین خاطر در موارد خیلی حاد از آنها استفاده می شود.
میزان خطرناکی
احتمال اینکه لخته های خونی بخصوص زمانی که پایین زانو قرار دارند، یـک تحدید جدی برای زندگی محسوب گردد، تقریبا صفر است. اما اگر بالای زانو باشند، میتوانند از جای خـود حـرکت کـرده و یـکـی از رگـهـای اصـلی قلب، ششها یا مغز را مسدود کنند. به این حـالت "آمبلی" گـفـته شــده و ممکن است باعث سکته و یا حملات قلبی گردد. معمولا بدترین عوارض لخته خونی، ایجاد صدمات بافتی میباشد.
روش پیشگیری
بهترین راه پیشگیری از انسداد رگها و ایجاد لخته های خونی، داشتن یک سـبک زندگی سالم و فعال است. اگر مجبورید مرتبا به مسافرت بروید و یا شغل شما بــگونه است که باید مدتهای طـولانی روی صنـدلـی بنشینید، پاهایتـان را حـرکت داده، مـحـل خـود را در صندلی عوض کرده و برای جلوگیری از ایجاد لخته هـای خـونی مـرتـب از سـر جـای خود بلند شوید. همچنین وزن خود را متعادل نگهداشته، لباسهای گشاد پوشیده و به مقدار زیاد آب بنوشید.
از سیستم گردش خون خود محافظت کنید
خـون بــه عضلاتتان مواد غذایی رسانده، اکسیژن بدنتان را تامین نموده و شـمـا را گـرم نـگه می دارد. یک لخـته خونی این سیستم منظم را مختـل کـرده و شـمـا را در مـعـرض صدمات جدی قرار می دهد. با رعایت اندکی از مسائل پیشگیرانه، می توانید سلامتی خود را از این خطر درو کنید.
منبع:http://www.mardoman.net/health/blood
حمله ایسكمیك گذرا
 یا حملهکم خونی مغزی گذرا (TIA) سبب علائم مشابهي چون سكته مغزي ميشود. برخي TIA را سكته خفيف مي خوانند. در TIA علائم كاملا در عرض 24 ساعت از بين مي روند (در حالي كه در سكته مغزي، علائم دائمي تر هستند). رايج ترين عامل وجود يك لخته خون كوچك در رگ مغز است. اگر علائم سكته يا TIA را داشتيد با 115 تماس بگيريد و اقدامات F.A.S.T را انجام دهيد. اگر در عرض 5 دقيه علائم بهتر نشد نياز به درمان اورژانسي داريد چون ممكن است عامل سكته باشد نه TIA. نيازي نيست خيلي صبر كنيد كه ببينيد علائم خودشان بهتر ميشوند يا خير. اگر علائم سريعا بهتر و كاملا خوب شد، بايد سريعا با پزشك خانواده خود براي بررسي هاي بيشتر و درمان ملاقات كنيد .
یا حملهکم خونی مغزی گذرا (TIA) سبب علائم مشابهي چون سكته مغزي ميشود. برخي TIA را سكته خفيف مي خوانند. در TIA علائم كاملا در عرض 24 ساعت از بين مي روند (در حالي كه در سكته مغزي، علائم دائمي تر هستند). رايج ترين عامل وجود يك لخته خون كوچك در رگ مغز است. اگر علائم سكته يا TIA را داشتيد با 115 تماس بگيريد و اقدامات F.A.S.T را انجام دهيد. اگر در عرض 5 دقيه علائم بهتر نشد نياز به درمان اورژانسي داريد چون ممكن است عامل سكته باشد نه TIA. نيازي نيست خيلي صبر كنيد كه ببينيد علائم خودشان بهتر ميشوند يا خير. اگر علائم سريعا بهتر و كاملا خوب شد، بايد سريعا با پزشك خانواده خود براي بررسي هاي بيشتر و درمان ملاقات كنيد .
حمله ايسكميك گذرا چيست؟
يك حمله ايسكميك گذرا (TIA) مجموعه اي از علائم است كه مدت كوتاهي طول مي كشد و به خاطر نرسيدن موقت خون به مغز به وجود مي آيد. گاهي سكته خفيف ناميده ميشود. با اين وجود، علائم آن بر خلاف سكته مدت كوتاهي باقي مانده و زود از بين مي رود. اين يعني شما كاملا بهبود مي يابيد و به حالت معمولي برمي گرديد. (كلمه ايسكميك به معناي كاهش عرضه خون و اكسيژن به بخشي از بدن است)
علت يك حمله ايسكميك گذرا چيست؟
در اغلب موارد، TIA به خاطر يك لخته كوچك خون كه در يك رگ كوچك خون (سرخرگ) مغز گير كرده باشد به وجود مي آيد. اين لخته مانع از جريان خون ميشود و به بخشي از مغز خون نمي رسد. بخش آسيب ديده مغز فقط چند دقيقه بدون اكسيژن باقي مي ماند و سريع بهبود مي يابد. چون لخته يا سريعا متلاشي ميشود يا رگهاي خوني مجاور مي توانند اين نقص را جبران كنند.
(TIA علل ديگري نيز دارد كه خيلي رايج نيستند كه عبارتند از: مشكل در لخته شدن خون، خون ريزي هاي جزئي در مغز، اختلالات خون مثل پلی سیتمی و كمخونی سلول داسیشكل كه در مبتلايان خون بسيار رقيق است، تشنج يك شاهرگ كوچك در مغز و ديگر مشكلات مغز يا رگهاي خوني ان كه خيلي رايج نيستندو در اين صفحه وب ديگر به اين جزئيات پرداخته نشده است.)
لخته خوني كه منجر به حمله ايسكميك گذرا ميشود از كجا مي آيد؟
محل رايج براي شكل گيري يك لخته خون كوچك در پلاك آتروم در شريان اصلي در گردن است. (آتروم در زير توضيح داده شده است.) كاروتيد و شاريانهاي مهره اي سرخرگهاي اصلي در گردن هستند كه خون را به مغز مي رسانند. ممكن است يك لخته خون كوچك از آتروم يا يك بخش كوچكي از لخته خون جدا شود. سپس اين لخته در جريان خون به سمت مغز برده ميشود. سرخرگها تنگتر شده و لخته حركت مي كند تا زماني كه به جداره بچسبد. وقتي چسبيد سرخرگ را بسته و جلوي عرضه خون را مي گيرد.
در برخي از موارد لخته كوچكي در داخل قلب شكل ميگيرد و با جريان خون به مغز برده ميشود. شرايطي كه آریتمی فیبریلاسیون (AF) ناميده ميشود- كه توسط بسياري به صورت ضربان نامنظم قلب شناخته ميشود- مي تواند منجر به اين اتفاق شود. (به صفحه اي با عنوان آریتمی فیبریلاسیون براي اطلاعات بيشتر مراجعه نمائيد.)
احتمال دارد كه اين لخته كوچك خون بعد از چسبيدن به جداره سريعا تجزيه شود. بنابراين، در طول TIA آسيب دائمي وارد نميشود و علائم خيلي زود از بين مي روند.
 سكته وقتي اتفاق مي افتد كه بخشي از بافتهاي مغز به خاطر فقدان اكسيژن مرده باشند(آسيب پايدار به مغز). اكسيژن براي زنده ماندن و كار كردن سلولها ضروري است. خون اكسيژن را از شش ها به بافتها (مثل مغز) منتقل مي كند. رايج ترين نوع سكته زماني اتفاق مي افتد كه لخته اي خون به صورت ناگهاني و كامل جلوي عرضه خون به مغز را بگيرد (سكته ايسكيميك). اين اتفاق در TIA نيز مي افتد با اين تفاوت كه در سكته انسداد دائمي است. (براي اطلاعات بيشتر به صفحه اي با عنوان "سكته مغزي" مراجعه نمائيد.)
سكته وقتي اتفاق مي افتد كه بخشي از بافتهاي مغز به خاطر فقدان اكسيژن مرده باشند(آسيب پايدار به مغز). اكسيژن براي زنده ماندن و كار كردن سلولها ضروري است. خون اكسيژن را از شش ها به بافتها (مثل مغز) منتقل مي كند. رايج ترين نوع سكته زماني اتفاق مي افتد كه لخته اي خون به صورت ناگهاني و كامل جلوي عرضه خون به مغز را بگيرد (سكته ايسكيميك). اين اتفاق در TIA نيز مي افتد با اين تفاوت كه در سكته انسداد دائمي است. (براي اطلاعات بيشتر به صفحه اي با عنوان "سكته مغزي" مراجعه نمائيد.)
چرا لخته خون در رگ يا قلب شكل مي گيرد؟
لخته خون مي تواند زماني شكل گيرد كه پلاكتها به لكه (پلاك) آتروم بچسبند.
- پلاكتها ذرات كوچكي در خون هستند كه وقتي رگ بريده ميشود (چه سياهرگ چه سرخرگ) به انعقاد خون كمك مي كنند.
- پلاكهاي آتروم شبيه غده هاي چربي هستند كه در جداره داخلي شريانها شكل مي گيرند (تقريبا شبيه گچي كه به داخل كتري مي چسبد).
- گاهي پلاكتها به يك پلاك آتروم در داخل سرخرگ مي چسبند و لخته خون ايجاد ميشود.
يك محل رايج براي ايجاد آتروم و لخته خون در شاهرگ بزرگي در گردن است. لخته خون ممكن است در نتيجه عوارض برخي مشكلات قلبي مثل AF به وجود آيد.
علائم حمله ايسكميك گذرا چيست؟
علائم TIA گذرا (موقت) هستند. آنها ناگهان به وجود مي آيند و معمولا در عرض كمتر از يك دقيقه به اوج خود مي رسند. تداوم علائم متفاوت است اما معمولا بعد از يك ساعت ( عموما بعد از 2 تا 15 دقيقه) از بين مي روند. گاهي علائم تا 24 ساعت طول مي كشند. علائمي كه به وجود مي آيند به اين بستگي دارند كه چه قسمتي از مغز آسيب ديده باشد. قسمتهاي مختلف مغز، قسمتهاي مختلف بدن را كنترل مي كنند. بنابراين، علائم مي تواند يك يا چند مورد زير باشد:
· ضعف يا كرختي دست، بازو يا پا
· مشكل در تكلم
· مشكل در بلع
· كرختي يا احساس مور مور و سوزش بخشي از بدن
· از بين رفتن مختصر ديد يا دوبيني
تذكر: سردرد از مشخصه هاي عمومي TIA (يا سكته مغزي) نيست.

یك راهنمايي براي عموم مردم تا بهتر بتوانند در خاطر داشته باشند- عمل كردن به F.A.S.T
حمله و TIA فوريتهاي پزشكي هستند و نياز به توجه فوري پزشكي دارند. براي كمك به عموم مردم براي آگاهي از علائم سكته يا TIA فهرستي ساده از آنها تهيه و چاپ شده است كه براي به خاطر ماندن از كلمه F.A.S.T براي آن استفاده ميشود كه عبارتند از:
F- (Facial Weakness) ضعف صورت. آيا صورت او افتاده يا به يك طرف كج شده است؟ مي تواند بخندد؟ A- (Arm weakness ) ضعف بازوها. آيا شخص مي تواند دو دستش را بالا برده و نگه دارد؟ S- (Speech disturbance ).فاصله در تكلم. آيا تكلم مبهم است؟ T- (Time) زمان. اگر هر يك از علائم زير را ديد فورا با 115 تماس بگيريد.
هدف اين كار اين است كه مردم سكته و TIA را يك فوريت بدانند. بنابراين حملات مغزي را نيز همانند حملات قلبي مهم تلقي كنند. فهرست FAST شامل همه علائم حمله يا TIA نميشود. با اين وجود به ياد داشتن آن آسان است و برآورد ميشود كه حدود 8 يا 9 نفر از 10 نفر با سكته يا TIA يكي يا چند مورد از علائم FAST را دارند.
اگر علائم سكته مغزي را داشتيد بايد سريعا در بيمارستان تحت معاينه قرار بگيريد (حتي اگر بعدا مشخص شود كه TIA يا مشكل ديگري داشته ايد).
گاهي استثناهايي نيز در اين رابطه وجود دارد- اما عموما فقط در افرادي كه در حال حاضر حالشان بسيار بد و شايد در حد وخيم و خطرناك است انتقال به بيمارستان مناسب نباشد.
حمله ايسكميك گذرا تا چه حد رايج است؟
تعداد دقيق موارد بيماري دقيقا مشخص نيست. چون بسياري از افرادي كه TIA دارند اين مورد رابه پزشك خود گزارش نمي دهند چون علائم به سرعت از بين مي روند و نمي دانند كه علائم چه اهميتي دارند. با اين وجود، برآورد شده است كه در انگلستان TIA در حدود 35 نفر از 100000 نفر در هر سال اتفاق مي افتد. در حدود يك نفر از 5 نفري كه دچار سكته ميشوند در گذشته TIA داشته اند.
حمله ايسكميك گذرا تا چه حد جدي است؟
TIA به خودي خود مضر نيست و آسيب دائمي به مغز نمي رساند و علائم خيلي سريع از بين مي روند. با اين وجود، بروز TIA نشان مي دهد كه در رگهاي خوني يا قلب شما تمايل به ايجاد لخته هاي خون وجود دارد. بنابراين، اگر يك بار TIA داشتيد احتمال ايجاد لخته خون بزرگتر كه ممكن است منجر به سكته يا حمله قلبي در آينده در شما شود بيشتر از ميزان ميانگين است. (براي اطلاعات بيشتر به صفحه اي با عنوان" آنفاركتوس ميوكارد"(سكته قلبي) مراجعه نمائيد.)
- بدون درمان- حدود يك يا دو نفر از 10 نفري كه TIA داشته اند در همان سال دچار سكته شده اند. اين بسيار بالاتر از ميانگين ريسك فردي با سن مشابه است كه دچار TIA نشده باشد. پرخطرترين زمان يك ماه بعد از TIA است براي همين است كه بعد از TIA درمان هر چه سريعتر پيشنهاد ميشود. همچنين در عرض يك سال بعد از TIA به خاطر وجود لخته خون عروق قلب، حدودا از هر 100 نفر سه نفر دچار حمله قلبي (آنفاركتوس ميوكارد) مي شوند.
- با درمان- ريسكهايي كه در بالا گفته شد كاهش مي يابند. براي مثال، در يك تحقيق چاپ شده در سال 2007، نتيجه اين گونه بيان شد... "آغاز به موقع درمانهاي موجود بعد از TIA يا سكته خفيف سبب 80 درصد كاهش در ريسك سكته مجدد زودهنگام ميشود."
بنابراين اگر به گذراندن TIA مشكوك شديد فورا با پزشك خانوادگي خود مشورت كنيد.
اغلب از يك سيستم نمره دهي براي ارزيابي ريسك سكته بلافاصله بعد از TIA استفاده ميشود. در اين سيستم به چيزهايي مثل سن، فشار خون و اينكه ديابت داريد يا خير نمره داده ميشود و علائم و اينكه چقدر طول كشيده اند بررسي ميشود. افرادي كه نمره بالايي بگيرند يا كساني كه دوره هاي عود كننده TIA دارند در خطر بالاتر ابتلا به سكته تا 48 ساعت آينده هستند. مخصوصا اگر دو يا چند TIA در هفته اخير داشته باشيد خطر ابتلا به سكته بيشتر است. در اين شرايط مراجعه به بيمارستان بهترين كار است. اگر علائم TIA در شما اتفاق افتاد و از داروي وارفارين استفاده كرديد (براي اطلاعات بيشتر به ادامه مطلب مراجعه كنيد) مراجعه به بيمارستان توصيه ميشود.
كساني كه نمره كمتري بگيرند فورا به يك كلينيك تخصصي jارجاء داده ميشوند. پزشك خانوادگي شما مي تواند شما را به يكي از اين كلينيكها ارجاء دهد. آزمايشها بايد سريعا انجام شوند (سريعا بعد از رخداد TIA) و فورا درمان شروع شود.
بعد از يك حمله ايسكميك گذرا چه آزمايشاتي رايج هستند؟
بعد از مشكوك شدن به TIA معمولا توصيه ميشود چند آزمايش انجام دهيد. برخي از آنها در بيمارستان انجام ميشوند اما برخي ديگر را دكتر خانوادگي شما مي تواند در اتاق جراحي خود انجام دهد. اينكه در كجا اين آزمايشها انجام شوند به اين بستگي دارد كه شما سريعا به بيمارستان ارجاء داده شده باشيد (به عنوان فوريت) يا پزشك خانوادگي تان شما را به يك كلينيك TIA فرستاده باشد.
آزمايشاتي كه معمولا انجام ميشوند عبارتند از:
اسكن مغز شما. مي تواند سي تي اسكن يا اسكن ام. آر.آي باشد. اين كار براي اطمينان از اين مطلب انجام ميشود كه حتما دچار TIA شده و دچار سكته مغزي نشده ايد. در موارد معدودي، ممكن است سكته اتفاق بيفتد ولي سريعا و كاملا بهبود يابد. اسكن همچنين براي اطمينان از عدم وجود مشكلات ديگر در مغز (مثلا تومور مغزي) انجام ميشود كه ممكن است علائمي مشابه TIA در شما ايجاد كند.اگر در زماني كه علائم TIA داشتيد از وارفارين استفاده كرديد بايد سريعا مغز شما اسكن شود تا اطمينان حاصل شود خونريزي در مغز نداشته باشيد. اين رخداد سکته هموراژیک (يا خونريزي داخل جمجمه) ناميده ميشود.
- اسكن ماوراي بنفش از شاهرگهاي كاروتيد. براي اين است كه ببينند كه آيا دراين شريانها تنگي جدي در نتيجه آتروم وجود دارد يا خير. تنگي (stenosis) شاهرگهاي كاروتيد يك عامل خطر براي TIA و سكته مغزي است.
- الكتروكارديوگرام (ECG) براي كنترل ريتمهاي غيرطبيعي قلب مثل AF (ضربان غيرطبيعي قلب) انجام ميشود. اين كار را مي توان در اتاق جراحي پزشك خانوادگي تان هم انجام دهيد.
- آزمايشهاي خون. اين كار را مي توان در اتاق جراحي پزشك خانوادگي تان هم انجام دهيد. بايد خون شما آزمايش شود تا اطمينان حاصل شود كه ديابت يا كلسترول بالا (اينها فاكتورهاي خطر براي TIA و سكته مغزي هستند) و كم خوني و مشكلات كليوي نداريد. آزمايشهاي خون ديگري نيز گاهي انجام ميشوند اما خيلي مهم نيستند.
- اندازه گيري فشار خون. اگرچه نمي توان گفت كه اينكار يك آزمايش است اما مهم است كه فشار خون شما كنترل شود- فشار خون بالا يك عامل خطر براي TIA و سكته مغزي است و نياز به درمان دارد.
- هدف اصلي اين آزمايشها عبارتند از:
- كنترل مشكلات اساسي كه باعث ايجاد TIA شده اند.
- كنترل براي اينكه ببينند آيا مشكلي داريد كه ريسك ايجاد لخته خون را در شما افزايش دهد.
- اطمينان از اينكه دچار TIA شده ايد نه سكته مغزي.
اگر حمله ايسكمي گذرا داشتيد درمان آن چيست؟
هدف درمان بعد از TIA كاهش ريسك دچار شدن به سكته مغزي، حمله قلبي يا TIA هاي ديگر است. جنبه هاي درمان عبارتند از:
· تجويز دارو به منظور كاهش ريسك شكل گيري لخته خون
· كاهش هر گونه فاكتور خطري كه ممكن است داشته باشيد
· جراحي (كه فقط در برخي موارد خاص مناسب است).
تجويز دارو
استفاده از دارو ريسك شكل گيري لخته هاي خون ديگر را كاهش مي دهد.
تجويز داروهاي ضد پلاكتي
پلاكتها ذرات كوچكي در خون هستند كه به لخته شدن خون كمك مي كنند و داروهاي ضد پلاكت چسبندگي پلاكتها را كاهش مي دهند. اگر TIA داشته ايد استفاد از داروهاي ضدپلاكت توصيه ميشود. اين داروها مانع از شكل گيري لخته هاي خون داخل شريانها شده و جلوي TIA هاي ديگر يا سكته مغزي را مي گيرد.
بلافاصله بعد از يك TIA ممكن است براي شما دوز روزانه آسپرين تجويز شود تا زماني كه بررسي هاي بيمارستاني شما تكميل گردد. اگر در حال حاضر از آسپرين با دوز پايين (75 ميلي گرم) استفاده مي كنيد پيشنهاد ميشود مصرف با همين دوز را ادامه دهيد.
آسپرين يك داروي ضدپلاكت است كه در بلند مدت با دوز كم مصرف ميشود. اگر به آسپرين حساسيت داريد يا مشكل خونريزي مثلا ضخم معده داريد، بايد از داروهاي ديگر ضد پلاكت استفاده شود. اگر در گذشته سكته مغزي داشته ايد و حالا يك TIA را گذرانده ايد، معمولا از داروهاي ضدپلاكت ديگري استفاده ميشود. داروهاي ديگر عبارتند از کلوپیدوگرل (ﭘﻼوﻳﻜﺲ يا گرپيد) و ديپيريدامول (پرسانتين، پرسانتين ريتارد و آساسانتين ريتارد- كه آن نيز حاوي آسپرين است).
گاهي ممكن است در كنار آسپرين داروهاي ديگري براي حفاظت جداره معده شما استفاده شود. مخصوصا اگر به خاطر مصرف داروهاي ضدپلاكت (مثل آسپرين و ايبوپروفن) دچار سوء هاضمه شده باشيد يا اگر ريسك بالا براي ابتلا به مشكلات معده حاصل از آسپرين داشته باشيد اين داروها تجويز ميشوند.
وارفارين
اگر منبع شكل گيري لخته خون قلب شما باشد (معمولا اگر اختلال ریتم قلبی مانند AF را داشته باشيد) معمولا وارفارين تجويز ميشود. وارفارين برخي از مواد شيميايي را در خون كه براي ايجاد لخته خون لازم هستند را كاهش ميدهد (وارفارين يك داروي ضد انعقاد خون است). هدف اين است دوز دارو در حدي باشد كه خون رقيق تر از حد معمول بوده (كه كمتر امكان لخته خون باشد) و در عين حال آن قدر زياد نباشد كه سبب ايجاد مشكلات خونريزي شود. بنابراين، اگر از وارافين استفاده مي كنيد نياز به آزمايش خون مرتب داريد. (به صفحه اي با عنوان "فیبریلاسیون دهلیزی و وارفارين" براي اطلاعات بيشتر مراجعه نمائبد.)
كاهش عوامل خطر
در تلاش براي كاهش شانس ابتلا به TIA يا سكته مغزي، كاهش عوامل خطر اهيمت دارد. عوامل خطر عبارتند از چيزهايي هستند كه سبب ايجاد سريعتر آتروم در رگهاي خوني (سرخرگها) شوند. آتروم تا حدودي شبيه گچي است كه داخل كتري مي بندد. آتروم ريسك داشتن مشكلات جدي مثل TIA، سكته مغزي و حملات قلبي را زياد مي كند. عوامل خطري كه مي توان آنها را تغيير داد عبارتند از:
- سيگار كشيدن. اگر سيگار مي كشيد بايد همه سعي تان را بكنيد كه ترك كنيد. مواد شيميايي موجود در تنباكو همراه با جريان خون شما حمل ميشود و مي تواند به سرخرگهاي شما آسيب برساند. اگر سيگار مي كشيد، ترك سيگار تا حد زيادي مي تواند ريسك داشتن سكته مغزي (و همچنين بسياري از بيماري هاي ديگر مثل حملات قلبي و سرطان ريه) را كاهش دهد.
- فشار خون بالا. مطئن شويد فشار خونتان حداقل يك بار در سال كنترل شود. اگر بالا بود مي توان آن را درمان كرد. معمولا فشار خون بالا علائمي ندارد اما مي تواند به سرخرگها آسيب برساند. اگر فشار خونتان بالا است، درمان فشار خون بالا به احتمال زياد بيشترين تاثير را در كاهش ريسك داشتن سكته مغزي خواهد داشت. حتي اگر فشار خون شما طبيعي است، ممكن است درمان با يك بازدارنده فعاليت آ نزيم مبدل آنژيوتانسين(ACE) (مثل پرينودوپريل) و يا يك داروي تيازيدي (مثل ايندوپاميد) براي شما تجويز شود. اگر ديابت داريد، كنترل سرسختانه فشار خون ضروري است.
- اگر اضافه وزن يا چاقي مفرط داريد كم كردن وزن پيشنهاد ميشود. اين كار را ميتوان با جذب كالري كمتر، خوردن غذاهاي سالم تر و ورزش بيشتر انجام داد. اگر چاق هستيد و از طريق اين تغييرات در سبك زندگي نتوانستيد وزن خود را كم كنيد صحبت كردن با پزشك خانوادگي تان در اين مورد ارزشش را دارد. در برخي مناطق برنامه هايي براي كاهش وزن وجود دارد، برخي با مراجعه به يك متخخص تغذيه از مزاياي آن سود مي برند و برخي نيز ممكن است با استفاده از دارو وزن كم كنند. در برخي موارد اگر همه شيوه هاي ديگر با شكست مواجه شد جراحي كاهنده وزن (گذاشتن حلقه در معده) ممكن است تجويز شود.
- كلسترول بالا. سطح بالاي كلسترول را مي توان با دارو و معمولا با يك استاتين پايين آورد. اگر سكته مغزي داشته ايد استاتين را بايد حتي اگر كلسترولتان بالا هم نباشد استفاده كنيد چون ريسك كلي بيماريهاي عروقي (رگهاي خوني)- مثل سكته مغز، TIA و حمله قلبي را كاهش مي دهد. (براي طلاعات بيشتر به صفحه ديگري با عنوان "كلسترول" و "استاتين و ديگر داروهاي كاهنده ليپيدها" مراجعه كنيد.)
- كم تحركي. نداشتن فعاليت فيزيكي ريسك ايجاد آتروم را افزايش مي دهد. بايد سعي كنيد در اغلب روزهاي هفته فعاليت فيزيكي متوسطي حداقل براي 30 دقيقه داشته باشيد. مثالهايي از فعاليتهاي مناسب عبارتند از پياده روي سبك، شنا، دوچرخه سواري، رقص و باغباني. مهم است كه ضربان قلب خود را بالا ببريد و احساس گرما كنيد و نفس كم بياوريد (و احتمالا عرق كنيد) چون اينها نشان مي دهند كه به اندازه كافي فعاليت داشته ايد. در كل، هر چه فعاليت شديدتر باشد بهتر است.
- حداقل 5 سمهم از انواع ميوه ها و سبزيجات در روز.
- بيشتر قسمت اغلب وعده هاي غذايي بايد نشاسته باشد (مثل غلات، نان كامل سبوس دار، سيب زمين، برنج و ماكاروني) به علاوه ميوه ها و سبزيها.
- اسيدهاي چرب مثل گوشتهاي چرب، پنيرها، شير كامل پرچرب، غذاهاي سرخ شده، كره و غيره نبايد زياد باشد. از لايه هاي نازك پلي يا مونو چربي اشباء نشده استفاده كنيد.
- در هر هفته 2 تا 3 سهم ماهي را در وعدهاي غذايي خود بگنجانيد. حداقل يكي از اين وعده ها بايد ماهي چرب باشد (مثل شاه ماهي، اسقومري، ساردين، ماهي آزاد،سالمون يا ماهس تن تازه).
- اگر گوشت مصرف مي كنيد بهتر است گوشت كم چرب يا ماكيان مثل مرغ استفاده كنيد.
- اگر غذا را سرخ ميكنيد، يك روغن گياهي مثل روغن آفتاب گردان، منداب يا زيتون را انتخاب كنيد.
- سعي كنيد به غذا نمك اضافه نكنيد و مصرف غذاهاي شور را محدود نمائيد.
- الكل. بيشتر از حد مجاز مصرف نكنيد. يعني مردان نبايد بيش از 21 واحد الكل در هفته و بيش از 4 واحد در يك روز مصرف كنند و حداقل بايد در هفته دو روز اصلا الكل استفاده نكنند. زنان نبايد بيش از 14 واحد الكل در هفته و بيش از3 واحد در يك روز مصرف كنند و حداقل بايد در هفته دو روز اصلا الكل استفاده نكنند. زنان باردار اصلا نبايد الكل مصرف كنند. يك واحد حدود نصف يك پيمانه آب جوي قوي يا دو سوم يك گيلاس كوچك شراب يا 25 ميلي ليتر مشروبات الكلي است.
- ديابت يك فاكتور خطر است. اگر ديابت داريد، درمان براي هر چه طبيعي تر نگه داشتن آن مهم است.
(به صفحه ديگري با عنوان "پيشگيري از بيماريهاي قلبي عروقي" براي اطلاعات بيشتر مراجعه نمائيد.)
جراحي
از هر 20 نفر كه TIA داشته اند يك نفر دچار تنگي سرخرگ كاروتيد ( انسداد كاروتيد) به خاطر شكل گيري آرتوم بزرگ شده است. با گوش دادن با گوشي طبي به جريان خون در گردن مي توان به وجود آتروم مضنون شد. جريان خوني كه از يك سرخرگ تنگ مي گذرد متلاطم بوده و موجب صدايي ميشود كه صداي غير طبيعي كاروتيد ناميده ميشود. اگر صداي غير طبيعي كاروتيد داريد امكانش زياد است كه دچار تنگي چشمگير سرخرگ كاروتيد شده باشيد.
در برخي از افراد جراحي براي از بين بردن تنگي حاصل از آتروم يك راه حل است كه به چندين عامل بستگي دارد مثل اينكه تنگي تا چه حد وخيم است، آيا علائمي داشته ايد (مثل TIA يا سكته) و سلامت عمومي شما چگونه است (بر حسب ريسكهاي داشتن عمل جراحي بزرگ).
در راهنمايي هاي موسسه ملي سلامت و تعالي باليني (NICE) پيشنهاد شده است كه اگر TIA داشته ايد بايد در عرض يك هفته بعد از اين رخداد اسكني از سرخرگهاي كاروتيد داشته باشيد و در طول هفته بعد عمل شويد. اگرچه بهترين شواهد پزشكي نشان مي دهند كه جراحي فوري مانع از سكته مغزي ميشود ولي در واقع هميشه نمي توان در اين چهارچوب زماني كوتاه جراحي را انجام داد.
مهمترين عمل جراحي اندآرترکتومی شریان کاروتید ناميده ميشود (نام يك عمل جراحي ديگر آنژیوپلاستی شريان كاروتيد است و گاهي از اصطلاح استنت گذاری براي شريانهاي كاروتيد مسدود استفاده ميشود)
اندآرترکتومی يك عمل جراحي باز است. اين بدين معنا است كه جراح بايد سرخرگ را (از طريق برشي بر روي پوست) باز كند تا آتروم درون شريان را بردارد. آنژیوپلاستی كمتر تهاجمي است و معمولا با رد كردن يك مفتول از سوراخي از ران تا گردن (در داخل شريان ران) انجام ميشود. به بيان ساده تر، مثل استفاده از لوله بازكن براي تميز و باز كردن لوله مسدود است. استنت يك لوله كوچك تنيده است كه به صورت تلسكوپي در هم تابيده شده است. مي توان آن را داخل شريان كاروتيد كرد تا ديواره هاي شرخرگ را باز نگه داشت و مانع از انسداد آن شد.
در يك مطالعه پزشكي اخيرا نشان داده شده است كه آنژیوپلاستی و استنت گذاري عوارض كوتاه مدت (تا سي روز) كمتري در مقايسه با اندآرترکتومی كاروتيد دارد. عوارض عبارتند از سكته مغزي و مرگ. در حال حاضر، اندآرترکتومی كاروتيد فقط بعد ار TIA يا سكته مغزي پيشنهاد ميشود. براي مقايسه اين دو عمل آزمايش هاي پزشكي ديگري نيز انجام شده است.
جراحي موفق ريسك سكته مغزي را در آينده به نصف كاهش مي دهد. با اين وجود، همانند همه جراحي هاي ديگر، خود عمل ريسك كمي دارد. يكي از اين خطرها اين است كه شايد سبب سكته مغزي شود. اگر مشخص شد كه در شما تنگي جدي سرخرگ كاروتيد وجود دارد، يك متخصص (جراح عروق) در مورد محاسن و معايب جراحي هاي مختلف برايتان توضيح خواهد داد.
حمله ايسكميك گذرا و رانندگي
اگر شرايط پزشكي يا ناتواني داريد يا داشته ايد كه بر رانندگي شما تاثير مي گذارد بايد به اداره راهنمای و رانندگی شهر خود اطلاع دهيد. بعد از TIA بايد تا يك دوره مشخص دست از رانندگي بكشيد كه معمولا يك ماه است كه به نوع گواهي رانندگي شما بستگي دارد. اگر راننده كاميون يا اتوبوس هستيد قوانين فرق مي كنند و رانندگان اصطلاحا پايه يك بايد استانداردهاي پزشكي بالاتري داشته باشند و بازگشت به رانندگي به بهبود رضايت بخش و بازگشت به حالت طبيعي يا حداقل اختلال عصب شناسي بستگي دارد. در هر فردي اين مساله متفاوت است. براي همين هم هست كه مشورت گرفتن از DVLA مهم است.
همچنين بايد با شركت بيمه خودرو خود براي اطلاعات بيشتر تماس بگيريد.
پيشنهادات ديگر
اگر TIA يا سكته مغزي داشته ايد و برنامه سفر داريد بايد مطمئن شويد كه بيمه مسافرت شما پوشش پزشكي كافي را دارد. يعني بايد به بيمه گر خود در مورد شرايط پزشكي كه قبلا داشته ايد اطلاع دهيد. هرگز اطلاعات پزشكي خود را پنهان نكنيد چون اگر اين كار را بكنيد ممكن است بيمه شما از اعتبار ساقط شود. بيمه بدون اعتبار سبب ميشود اگر در خارج كشور نياز به توجه پزشكي داشتيد مجبور شويد هزينه ها را كامل بپردازيد (كه اغلب بسيار پرهزينه هستند).
گردآوری و تنظیم اختصاصی سایت جادوی کلمات
آقای مهندس باز هم مثل همیشه مطلب بسیار خواندنی ومفید وجالبی رو دراختیار ما گذاشتین.gif)
ممنونم از شما
خواهش می کنم
ممنونم از شما